作者:重症沙龙
背景
指南建议在心脏骤停后 72 小时内积极预防发烧。一直缺乏这种干预的随机临床试验数据。
方法
我们随机分配在院外心脏骤停后复苏的昏迷患者接受基于设备的温度控制,目标温度为 36℃ 24 小时,然后目标温度为 37℃ 12 或 48 小时(对于总干预时间分别为 36 小时和 72 小时)或直到患者恢复意识。主要结局是全因死亡或脑功能分类为 3 或 4 的出院(范围为 1 至 5,较高的分数表示更严重的残疾;3 或 4 的类别表示严重的脑残疾或昏迷)的复合结果) 随机分组后 90 天内。次要结局包括全因死亡和 3 个月时的蒙特利尔认知评估评分(范围为 0 至 30,评分越高表明认知能力越好)。
结果
共有 393 名患者被随机分配到温度控制 36 小时,396 名患者被分配到温度控制 72 小时。随机分组后 90 天,36 小时组 393 名患者中127 名 (32.3%) 和 72 小时组 396 名患者中133 名 (33.6%) 发生主要终点事件(风险比,0.99 ;95% 置信区间,0.77 至 1.26;P=0.70),36 小时组和 72 小时组死亡率分别为 29.5% 和 30.3%。3 个月时,蒙特利尔认知评估得分中位数分别为 26(四分位距,24 至 29)和 27(四分位距,24 至 28)。不良事件发生率无显著组间差异。
结论
心脏骤停后 36 或 72 小时内基于设备的主动发热预防并未导致死亡或严重残疾或昏迷的患者百分比有显著差异。
复苏后治疗指南建议对在院外心脏骤停后复苏的昏迷患者进行 72 小时的主动发热预防。预防发热旨在减轻心脏骤停期间低灌注和缺氧的有害影响以及自主循环恢复后可能发生的再灌注损伤。2005 年引入了 72 小时预防发烧的建议,在引入了最初 12 至 24 小时 32°至 34℃ 的目标温度管理建议之后。然而,最初 12 至 24 小时后预防发烧的现有证据的确定性较低,并且仅基于动物研究观察数据表明复苏后与发热相关的发病率和死亡率增加。低温温度控制的两项初始临床试验在实现低温复温后未使用主动发热预防。从那时起,已经进行几项调查心脏骤停后最初 24 小时目标初始温度的试验,这些试验包括干预组和对照组在心脏骤停后 72 小时复温后预防发烧。因此,当代欧美指南建议对院外心脏骤停后复苏的患者进行最初 24 小时的目标温度管理,并积极预防发烧,温度目标为 37.7℃ 或更低至少 72 小时并保持昏迷。一项中型试验(355 名患者)未显示 48 小时的益处与 33℃ 下 24 小时的温度控制相比。该试验评估的是低温控制的持续时间,而不是发烧预防本身的持续时间。因此,缺乏关于体温控制最初 24 小时后主动预防发热持续时间的随机试验数据。因此,本试验的目的是研究在昏迷状态下最初 24 小时的目标温度管理(温度控制的总持续时间,36 小时或 72 小时)后使用温度控制装置进行的两种不同持续时间的主动发热预防心脏骤停的患者。
方法
试验设计
我们评估基于设备的发烧预防持续时间的两种策略,作为复苏后治疗中的血压和氧合目标 (BOX) 试验中预定义的从属干预措施。这项随机对照试验在丹麦的两个心脏骤停中心进行,涉及昏迷的成年患者,这些患者因推测的心脏原因在院外心脏骤停后被复苏。在两项主要干预措施的二乘二析因设计中,患者被随机分配到更高或更低的血压目标以及更高或更低的重症复苏后治疗的氧合目标。血压和氧合目标调查的主要结果已经发表,两种干预措施的结果都是中性的。在本次调查中,我们评估两种不同的基于设备的发烧预防持续时间策略,作为额外的随机分配的开放标签干预措施。同时对血压目标、氧合目标和发烧预防持续时间进行随机化。2017 年 3 月至 2021 年 12 月在欧登塞欧登塞大学医院和哥本哈根哥本哈根大学医院的 Rigshospitalet 进行登记。数据被收集和分析,提交的手稿由作者撰写,他们都不是申办方的雇员。作者保证数据的完整性和准确性以及试验对方案的忠实度,方案与本文全文可在 NEJM.org 获取。试验数据由外部监测员根据良好临床实践指南在研究中心进行审查。试验方案在最终患者入组前公布。
患者
在入院时从院外心脏骤停复苏后入院时仍处于昏迷状态且自主循环持续恢复的成人被纳入。主要排除标准包括无人目击的心搏停止、疑似急性颅内出血和中风。使用基于网络的系统进行随机化;2、4 和 6 名参与者的随机排列块;并根据参与地点分层。
治疗方案
在设计和启动试验时,根据国际指南,试验中的所有患者尽快接受36℃ 的温度控制,持续 24 小时。在温度控制在 36℃ 期间,患者保持镇静并接受机械通气,目标核心体温通过在参与站点(286患者)和在其他参与部位(503 名患者)进行静脉降温(Thermogard XP 和 Cool Line Catheter,Zoll)。在 36℃ 的 24 小时维持期后,核心温度以每小时 0.5℃ 的速度逐渐升高至 37℃。此后,根据随机分配的干预措施确定基于设备的发热预防的持续时间,如下所述。
干涉
入院后,患者立即随机接受以下两种干预措施之一:基于设备的温度控制目标为 36℃ 24 小时,然后目标为 37℃ 12 小时或直到醒来,总持续时间为 36 小时;或基于设备的温度控制以 36℃ 为目标 24 小时,然后以 37℃ 为目标 48 小时或直到醒来,总持续时间为 72 小时。在随机分配的时间间隔内将体温维持在 37℃ 时,使用与在最初 24 小时内将体温维持在 36℃ 时使用的相同类型的装置。如果患者醒来,则停止冷却。由治疗医师决定,两组均允许通过药物手段(扑热息痛)、裸露患者身体或两者同时进行非基于设备的发热治疗(即体温 >37.5℃),但冰袋或没有使用垫子。
结果
主要结局是随机分组后 90 天内全因死亡或脑功能分类 (CPC) 为 3 或 4(表示严重残疾或昏迷或植物人状态)出院的复合结果。出院时的 CPC 是通过回顾性图表审查确定的。次要结果包括 3 个月时的蒙特利尔认知评估评分、3 个月时的改良 Rankin 量表评分和 3 个月时的 CPC。19,20结果测量数据由现场调查人员从患者档案中获得,并邀请 3 个月时的幸存者进行结构化的门诊咨询,在此期间评估以下分数:蒙特利尔认知评估分数,以识别甚至轻度认知障碍(范围, 0~30分,26分以上表示认知功能正常);改良 Rankin 量表评分,用于评估日常活动中的残疾或依赖程度(范围,0 [无症状] 至 6 [死亡]),以及 CPC(范围,0 至 5,分数越高表示残疾程度越高)。由于 2019 冠状病毒病 (Covid-19) 大流行的限制,本次咨询是通过电话采访或查看一些患者的医院病历来完成的;对于这些患者,无法获得蒙特利尔认知评估分数。本报告中包含的安全性结果是出血、感染、心律失常、电解质异常、代谢异常、肾脏替代治疗引起的急性肾损伤和癫痫发作等不良事件。
批准
丹麦的立法允许在非药物试验中立即纳入无法提供同意的患者,但应在纳入后尽快获得同意。昏迷患者的同意书由法定代表人(通常是亲属)和与试验无关的医生提供。医生获得代理同意,如果患者恢复意识,则获得患者的知情同意。该试验在试验开始前得到了丹麦首都地区的区域伦理委员会的批准,并且数据处理协议得到了丹麦数据保护局批准。
统计分析
此处报告的结果来自 BOX 试验的附属子研究,样本量由血压和氧气干预分析确定。根据在 BOX 试验中观察到的主要结果的事件发生率,样本被计算为在 0.05 的双侧 alpha 水平下提供 80% 的功效,以检测两组之间 27.5% 的相对差异。基于设备的发热预防持续时间的主要复合结局在 Cox 比例风险分析中进行了分析,并根据地点进行了调整,结果报告为风险比和 95% 置信区间。比例风险假设得到满足。无事件生存显示在 Kaplan-Meier 图中,最长随访 90 天。由于统计分析计划不包括在对次要疗效结局进行检验时对多重性进行校正的规定,因此结果以点估计值和 95% 置信区间的形式报告。置信区间的范围尚未针对多重性进行调整,因此不应使用置信区间代替假设检验。预先指定的亚组分析和主要结果的相互作用测试包括根据性别定义的亚组;年龄(等于或高于中位数或低于中位数);地点; 患者在心脏骤停时是否患有慢性阻塞性肺疾病、已知的肾功能损害或已知的高血压;是否存在可电击的原发性心律;患者是否有ST段抬高型心肌梗死。在意向治疗人群中进行结局分析,其中包括接受随机分组的所有患者,但撤回同意的患者除外。统计分析计划包括一项敏感性分析,其中蒙特利尔认知评估评分缺失的患者和已故患者被指定为最低观察评分(15 分)。15此外,还对完成蒙特利尔认知评估的患者的测试结果进行分析。所有统计分析均使用 SAS Enterprise 软件 7.15 版(SAS Institute)进行。
结果
患者的基线特征。
从 2017 年 3 月到 2021 年 12 月,我们共招募了 802 名患者。12 名患者拒绝同意,1 名患者无意中接受了两次随机分组。因此,意向治疗人群由 789 名患者组成,其中 393 名被随机分配至 36 小时基于设备的温度控制,396 名患者被分配至 72 小时基于设备的温度控制(图 S2)。从院外心脏骤停到随机分组的中位时间为 146 分钟(四分位距,113 至 187)。居住在丹麦境外的两名非丹麦患者失访;这些患者的数据在评估改良 Rankin 量表评分的当天截止(一名患者在第 12 天,另一名患者在第 13 天)。36 小时和 72 小时组在基线和重症治疗期间平衡良好(表 1和表1)。
体温干预
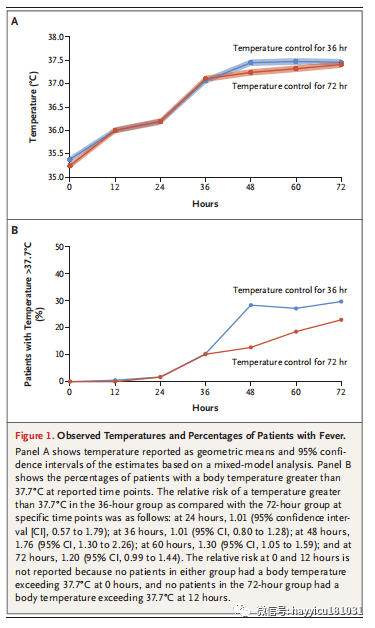
观察到的体温和发烧患者的百分比。
所有患者均接受机械通气,并在 36℃ 的目标温度管理的最初 24 小时和随后的复温期间镇静至里士满激越-镇静量表评分为 -4(表示深度镇静)。36 小时组随机分组时的中位体温为 35.6℃(四分位距,34.9 至 36.1),72 小时组为 35.4℃(95% 置信区间 [CI],34.6 至 36.0)。试验患者的几何平均温度和温度高于 37.7℃ 的流行率如图1所示. 36 小时组 50.1% 的患者和 72 小时组 38.1% 的患者在一个或多个时间点(36、48、60 或 72 小时)记录到体温高于 37.7℃(相对风险,1.28;95% CI,1.10 至 1.49)。36 小时组 11.6% 的患者和 72 小时组 6.1% 的患者在一个或多个时间点(36、48、60 或 72 小时)记录到体温高于 38.5℃(相对风险,1.49;95% CI,1.06 至 2.08)。特定时间点体温高于38.5℃的患病率见图S3,各时间点清醒和昏迷患者比例及排除清醒患者后的体温见图4和5。
主要结果的亚组分析。
36 小时组 393 名患者中的 127 名 (32.3%) 和 72 小时组 396 名患者中的 133 名 (33.6%) 在 90 天内因任何原因死亡或出院时 CPC 为 3 或 4(危险比率,0.99;95% CI,0.77 至 1.26;P=0.70)(表 2和图 2)。结果在预先指定的亚组中是一致的(图 3),并且没有发现与氧气目标干预或血压干预的相互作用。在 90 天时,36 小时组 393 名患者中的 116 名 (29.5%) 和 72 小时组 396 名患者中的 120 名 (30.3%) 已经死亡(表 2 和图 6 )。在 3 个月的随访中,36 小时组和 72 小时组的中位 CPC 为 1(四分位距,1 至 5),改良 Rankin 量表评分中位值为 1(四分位距,0 至 6)组,蒙特利尔认知评估得分中位数分别为 26(四分位距,24 至 29)和 27(四分位距,24 至 28)。图 S7 和图 S8 总结了 CPC 和改良 Rankin 量表的分数,以及蒙特利尔认知评估的分数,包括和不包括得分缺失的患者和已故患者(分配的分数最低)。
不良事件
表 2报告了预设的不良事件。最常见的不良事件是感染、出血和癫痫发作。36 小时组和 72 小时组之间发生任何预设不良事件的患者百分比没有显著差异。
讨论
在这项针对在院外心脏骤停后复苏的昏迷患者进行 36 小时或 72 小时或直至苏醒的基于设备的发热预防的随机试验中,我们发现两种持续时间在百分比方面没有显著差异死亡或有严重残疾或昏迷的患者。这些发现在所有预先指定的亚组中都是一致的。发烧在危重病人中很普遍,是由核心体温设定点升高引起的热稳态由下丘脑的体温调节中心维持,干扰通常是对外源性热原(如脂多糖)和内源性热原(如白细胞介素 1 和白细胞介素 6)介导的炎症和感染的反应。发烧可能会产生有害影响,例如增加氧气需求,并且在院外发生过心脏骤停的患者中,观察性研究表明,通过物理冷却停止温度控制后的发烧与更差的神经系统结果相关。自 2005 年以来,国际指南已经认可心脏骤停后 72 小时的发热预防,尽管缺乏来自随机试验的数据来支持最初 24 小时温度控制后的这种干预。在此认可之前两年,基于两项规模有限的试验,指南认可院外心脏骤停后将体温控制在 32° 至 34℃ 12 至 24 小时。在两项大型随机试验中,与正常体温相比,在 33℃ 的院外心脏骤停患者中进行了 24 小时低温控制;两项试验的结果都是中立的。这两项试验在所有治疗组中使用了长达 72 小时的主动发热预防措施。26,27 2022 年,根据现有证据,对指南进行调整,以允许在最初的 24 小时内采用两种不同的温度控制策略:一种策略涉及将体温保持在 32℃至 36℃ 的范围内,一类是主动退烧,目标体温低于37.7℃;在最初的 24 小时后,对于仍处于昏迷状态的患者,积极的发烧预防措施会持续到 72 小时。我们没有发现任何证据表明在心脏骤停后最初 24 小时的目标温度管理后,基于设备的 12 小时或 48 小时的发烧预防直到醒来会有更好的效果。这一发现在各个亚组中是一致的,包括老年患者和有合并症的患者。为了避免不必要地延长镇静时间,根据指南,我们接受了醒来后温度控制的终止——也就是说,我们没有使用强制镇静来控制能够服从口头命令并可能符合拔管条件的患者的体温。因此,我们没有调查那些在干预期间醒来的患者是否从一种或另一种基于设备的发热预防持续时间中获益。我们只调查设备应该使用 36 小时还是 72 小时。本试验中的治疗标准包括两组的非设备发热预防(使用退热药或揭开衣服)以避免体温超过 37.7℃,但这些措施可能效果有限,并且缺乏预防不良反应的有效性证据神经系统结果。该试验有几个局限性。温度干预没有被掩盖,并且对于预防低度偏少症仅适度有效。由于 Covid-19 大流行的限制,包括暂时暂停与研究相关的随访以及随后患者不愿去医院,我们试验中的随访具有挑战性。因此,可用于随访和认知测试评估的患者数量低于预期。此外,该试验涉及预后相对较好的患者队列:近 85% 的患者原发性心律可电击,近 90% 的患者接受过旁观者心肺复苏。我们的研究结果可能无法推广到其他脑损伤风险较高的人群。在该试验中,心脏骤停后 72 小时或 36 小时内基于设备的主动发热预防并未导致死亡或出现严重残疾或昏迷的患者百分比出现显著差异。





N Engl J Med 2023;388:888-97. DOI: 10.1056/NEJMoa2212528
本文转载自其他网站,不代表健康界观点和立场。如有内容和图片的著作权异议,请及时联系我们(邮箱:guikequan@hmkx.cn)
本文来自投稿,不代表长河网立场,转载请注明出处: http://www.changhe99.com/a/MOreZlWDw2.html

