作者:古麻今醉

上海交通大学医学院附属国际和平妇幼保健院

脊髓麻醉是剖宫产常用的麻醉方式。然而,低血压是脊髓麻醉后常见的并发症。该并发症除对母体产生不良作用外,若不加以预防或纠正,亦可能会对新生儿结局产生不良影响。由于脊髓麻醉所致的低血压可能危及产妇和新生儿的健康,因此采取预防措施是非常必要的。
最近的荟萃分析和指南提示去氧肾上腺素与晶体液共同输注是预防低血压和维持正常血压的有效治疗措施。去氧肾上腺素可使全身血管阻力恢复,心输出量维持正常。然而,持续输注或更大剂量的去氧肾上腺素在防治低血压的同时,也可致反射性心动过缓。而心率是心输出量的替代指标,因此使用去氧肾上腺素后母体心率的任何下降都会导致心输出量的减少。所以,手术期间脊髓麻醉引起的交感神经阻滞所致的心动过缓可能会进一步恶化血流动力学。由于子宫血流依赖于母体心输出量,所以心输出量的任何下降都可能导致胎儿酸中毒。而在紧急剖宫产手术中,如果胎儿已经受抑制,该情况更可能进一步恶化。因此,预防剖宫产期间孕妇心率下降对维持心输出量同样重要。
格隆溴铵可以提高产妇心率,从而间接维持心输出量。此外,格隆溴铵特有的季胺结构限制了透过胎盘能力,使之成为产科较受欢迎的抗胆碱能药物。目前已有一些研究报导了使用格隆溴铵来减轻剖宫产脊髓麻醉后低血压的发生,然而这些研究结果却是矛盾的。最近的一项荟萃分析发现,预防性使用格隆溴铵不能预防脊髓麻醉低血压的发生,但在脊髓麻醉后选择性剖宫产过程中,可减少血管升压药的需求。因此,本研究的主要目的是确定在非选择性剖宫产的脊髓麻醉过程中,格隆溴铵的使用是否会减少血管升压药的总量,以维持血流动力学稳定性。
背景
该研究旨在探索非选择性剖宫产术中预防性使用格隆溴铵是否会降低脊髓麻醉后对血管升压药物的需求,从而防止脊髓麻醉后低血压的发生。
方法
这是一项双盲、随机、安慰剂对照研究。该试验于2020年6月1日至2021年1月31日在BP Koirala Institute of Health Sciences (BPKIHS)大学医学院进行。该研究获得了BPKIHS机构审查委员会(IRC编号:IRC/1603/019)的批准,并在招募患者之前在clinicaltrials.gov上注册了该试验(注册日期:2020年5月26日,注册编号:NCT04401345,主要研究者:Rajesh Deshar)。试验是根据世界医学协会赫尔辛基宣言的原则进行的(2013年更新),并遵守适用的心输出量NSORT指南。
该研究招募了美国麻醉师协会(ASA)身体状况(PS) II 2类和3类,孕足月接受非选择性剖宫产手术的产妇。排除标准包括年龄>40岁,体重指数>30kg/m2,身高<150cm,母亲心动过缓(心率<60/min)或心动过速(心率>100/min),高血压,已知胎儿异常,脊髓麻醉或格隆溴铵禁忌症,双胎妊娠。参与者的书面知情同意是在产房或产科急诊病房获得的。 符合条件的患者按1:1的比例随机分配至格隆溴铵(GP组)或生理盐水(NS组)。麻醉医生用4、6和8的排列块生成随机化序列,并使用在线软件根据产妇基线心率(60–69次/min、70–79次/min、80–89次/min、90–99次/min)对其进行分层。在患者同意参与研究之前,每个研究组的分配都不被麻醉医生知晓。麻醉助理收到隐藏的信封,在无菌注射器中准备研究药物,打开信封后根据代码编号标记。参与者、调查人员和麻醉医生对研究小组不知情。患者入手术室前,经18G插管静脉注射雷尼替丁50mg,胃复安10mg。入手术室后,仰卧位,右髋下放置垫子。进行标准麻醉监测,包括3导联心电图、心率(HR)、无创血压(NIBP)和脉搏血氧饱和度(SpO2)。记录三次收缩压(SBP)和心率的平均值作为基线参数。以最小速率输注乳酸林格氏液以维持静脉通畅。
患者置于坐位行脊髓麻醉,麻醉医生根据随机分组在脊髓麻醉前给予格隆溴铵1 ml (0.2 mg)或NS 1 ml IV。观察到脑脊流出后,用25号针在L3-4或L4-L5间隙注射0.5%布比卡因(2.2 ml)和10μg芬太尼,持续30 s。患者立即仰卧,同时保持15度左侧倾斜。在脊髓麻醉开始时,使用加压袋输注1000 ml乳酸林格氏液,在10-15分钟内完成。脊髓注射后以25 μg/min的初始速度输注去氧肾上腺素,并滴定输注以使产妇收缩压保持在基线的20%以内。 通过评估冷感觉的丧失来确定麻醉的阻滞水平。阻滞水平达到T6即可开始手术。经鼻导管以2-4升/分吸氧直至分娩。以下时间间隔记录血流动力学参数:基线、静脉注射研究药物后、脊髓麻醉后即刻、前10分钟每分钟记录一次,然后在2.5分钟记录一次,直到手术结束。脊髓麻醉后低血压(SBP 基线*120%)中,停止输注去氧肾上腺素,只有当收缩压达到目标范围(收缩压在基线收缩压的120%以内)时才重新开始输注。根据去氧肾上腺素对麻黄碱的相对效价,将麻黄碱用量换算为去氧肾上腺素当量。术中恶心呕吐(IONV)给予昂丹司琼4mg。术中寒颤分级如前所述,全身颤栗静脉给予哌替啶20 mg。主要结局是术中用于维持血压的去氧肾上腺素当量的总量。次要结局包括产妇低血压、反应性高血压、心动过缓、需要阿托品、术中恶心/呕吐、发抖、瘙痒、口干、头晕的发生率;新生儿APGAR评分在1分钟和5分钟,新生儿需要复苏,新生儿入重症监护病房,新生儿死亡。 婴儿出生后,在5-10秒内静脉注射2u催产素,然后输注10u /h(在500ml Hartmann溶液中加入20u催产素)。分娩后逐渐减少去氧肾上腺素输注量,使收缩压保持在目标水平(收缩压在基线收缩压的120%以内)。术中静脉输液总量及估计失血量均进行测量。术中使用其他子宫扩张剂或输血情况均作记录。儿科主治医生在分娩后1分钟和5分钟评估新生儿Apgar评分。
统计分析
采用直方图、Kurtosis Skewnes检验、Shapiro-Wilk检验检验数据的正态性。对于具有正态分布和非正态分布的连续变量,分别使用平均值(SD)和中位数(四分位范围)。对于分类变量,使用频率百分比。连续数据分别为正态分布和非正态分布时,采用Student t检验和Mann-Whitney u检验。分类数据比较采用卡方检验。当列表中任意单元格的期望值<5时,使用Fisher精确检验。P< 0.05为有统计学意义。所有分析均使用STATA 15.0版进行统计。 样本量计算基于在脊髓麻醉下剖宫产选择性手术中维持母体血流动力学所需的去氧肾上腺素的平均量,接受格隆溴铵的产妇为501 (154)μg,而未接受格隆溴铵的产妇为552 (118)μg。为了检测这种差异,我们在每组中需要114名受试者,其效力为80%,双侧α水平为0.05。考虑到研究期间15%的退出率,总共入组258例患者。
结果
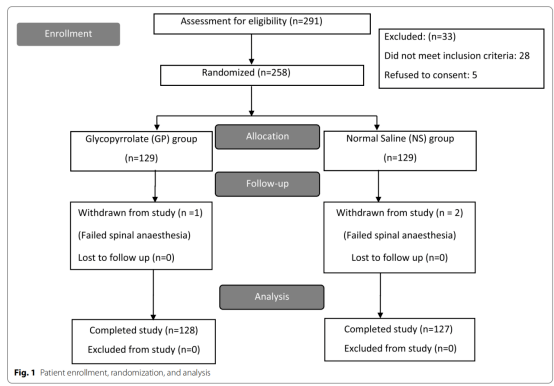
共有291名ASA Ⅱ级、Ⅲ级产妇对脊髓麻醉下剖宫产的实施接受了资格评估。258名患者入选研究,其中28名患者不符合入选标准,5名患者未表示同意。随机分组后,格隆溴铵组的一名患者和生理盐水组的两名患者脊髓麻醉失败。255名患者完成了这项研究,128名患者应用格隆溴铵,127名患者应用安慰剂(图1)。
格隆溴铵组和生理盐水组在基线特征方面具有可比性(表1)。两组在手术和脊髓阻滞、总输液量和术中出血量方面无统计学差异(表2)。


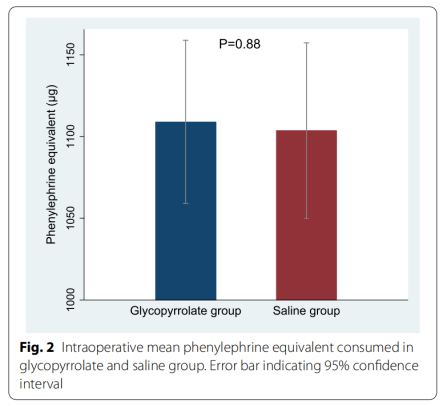
格隆溴铵组和生理盐水组在维持术中产妇血流动力学所需的平均去氧肾上腺素当量分别为1108.96μg和1103.64μg,组间差异为5μg(95%置信区[CI],−67.97 ~ 78.62;图2)。 格隆溴铵组低血压的总发生率为30%,生理盐水组为39% (P=0.13)(表3)。格隆溴铵组和生理盐水组在低血压发作和心动过缓的发生率方面无统计学差异(表3)。格隆溴铵组的平均最低收缩压(SD)为99.78 (11.28)mmHg,而盐水组为95.21 (11.63)mmHg(平均差值为4.57;95% CI, 1.7 ~ 7.4;P = 0.001)。格隆溴铵组70%的参与者出现心动过速(心率>100次/分钟),盐水组发生率为57% (P=0.04)(表3)。

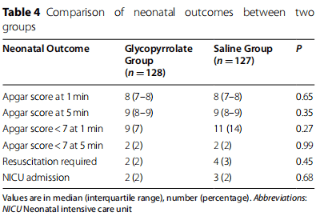
格隆溴铵组和生理盐水组之间其他不良事件(反应性高血压、恶心、呕吐、发抖、口干)的发生率比较在表3中展示。两组参与者均无头晕报告。新生儿结局如表4所示。无新生儿死亡。
结论
在非择期剖宫产术中,预防性使用格隆溴铵并不会减少血管升压药物使用量从而达到预防低血压发生的效果。
点评
该研究发现,与生理盐水组相比,在非选择性剖宫产术中预防性使用格隆溴铵对血管升压药的总需求量没有影响。同样,静脉注射格隆溴铵对脊髓麻醉后低血压的发生率也无影响。而且两组在术中恶心呕吐、颤抖或口干方面也未发现有差异存在。与该研究结果不同,一项荟萃分析显示:与对照组相比,格隆溴铵组的去氧肾上腺素当量需求量略有下降;但此结果在该荟萃分析中是研究的次要观察指标。这也可能是得出相反结论的原因之一。其次,格隆溴铵的给药剂量和/或时机存在差异,也可能会影响测量结果。Yoon HJ[1]在选择性剖宫产术中,在脊髓麻醉后立即给予0.2mg格隆溴铵,他们发现总的去氧肾上腺素需求量存在显著差异。在他们的研究中,去氧肾上腺素以50μg/min的速度输注15分钟,而在本研究中去氧肾上腺素以25μg/min开始输注,并持续输注至手术结束。而持续输注去氧肾上腺素可能掩盖了血压波动,故而在总去氧肾上腺素当量需求中没有检测到差异。最后,既往研究均为择期剖宫产,由于血流动力学的差异,在急诊剖宫产中不能推断出相似的结果。另外,有荟萃分析显示,当预防性格隆溴铵与安慰剂进行比较时,低血压的发生率没有显著降低[2]。而在荟萃分析纳入的四项研究中,血管升压药的给药存在明显的差异性。两项研究使用了预防性应用去氧肾上腺素,而在另外两项研究中,则没有预防性血管升压药来预防脊髓麻醉后低血压。然而,无论是否预防性使用血管升压药,格隆溴铵预处理对脊髓麻醉后低血压没有任何保护作用。本实验也观察到,与单独使用去氧肾上腺素相比,联合使用格隆溴铵和去氧肾上腺素预防脊髓麻醉后低血压没有显效果。
有趣的是,发现了最低收缩压(SBP)有显著差异。格隆溴铵组的平均最低收缩压为99.79±11.29mmHg,而安慰剂组为95.21±11.64mmHg (P=0.001),但两组脊髓麻醉后低血压的发生率却相当。
格隆溴铵是一种毒蕈碱型抗胆碱能药物,与本研究结果一致的是可以引起产妇心率的加快。去氧肾上腺素和麻黄碱是两种常用的血管升压药物,用于预防或治疗脊髓麻醉后低血压。麻黄素通过激动心脏β-肾上腺素受体引起心动过速,而去氧肾上腺素与产妇心率降低有关。因此,从逻辑上讲,同时使用格隆溴铵可能具有缓解去氧肾上腺素使心率变慢的作用。然而,在本研究中,虽然去氧肾上腺素组有7例(6%)患者出现心动过缓(HR<55/min),而格隆溴铵和去氧肾上腺素联合组有3例(2%)患者出现心动过缓,但差异无统计学意义。因此,在剖宫产脊髓麻醉后用格隆溴铵进行预处理可能不能有效地预防去氧肾上腺素诱发的心动过缓。但是格隆溴铵和去氧肾上腺素联合组平均心率明显高于去氧肾上腺素组,这可能与格隆溴铵药理学作用相关。与本研究结果不同,有研究表明格隆溴铵可有效预防剖宫产脊髓麻醉引起的心动过缓[3],但该研究使用格隆溴铵0.4mg,所以剂量不同导致不同的研究结论。
先前的研究在IONV方面显示了相互矛盾的结果[4-7]。两项研究表明,预防性应用格隆溴铵可降低剖宫产脊髓麻醉醉时恶心的发生[4,5]。在这些研究中,预防性血管升压药未用于预防脊髓麻醉后低血压。而当预防性使用血管升压药物时,格隆溴铵的预处理在IONV方面没有任何优势[6,7]。在目前的实践中,预防性使用血管升压药物特别是去氧肾上腺素被推荐用于椎管内麻醉下剖宫产分娩。这种策略不仅降低了脊髓麻醉后低血压的发生率和严重程度,而且还防止了IONV的发生。因此,预防性使用格隆溴铵可能无助于减少去氧肾上腺素合用时IONV的发作。而且,剖宫产脊髓麻醉时IONV有多种影响因素,包括低血压、迷走神经亢进、内脏疼痛、静脉注射阿片类药物、缩宫素的应用。由于IONV本质上是复杂的; 很难确定预防性应用格隆溴铵与其对IONV的影响之间的因果关系。结论尚需进一步研究格隆溴铵对恶心呕吐的直接作用来确定。格隆溴铵具抑制唾液分泌的作用,故而口干是一个常见的副作用。既往研究报道格隆溴铵组口干发生率高于对照组[6,7]。在荟萃分析中纳入的五项研究中,两项报告了预防性格隆溴铵对口干发生率的影响,与安慰剂相比,其相对风险为5.5 [99% CI, 1.82-14.57]。在我们的研究中,虽然接受格隆溴铵的产妇抱怨口干的人数较多,但差异无统计学意义。
总之,预防性使用格隆溴铵并不会减少血管升压药物预防低血压的需求,也不能降低剖宫产脊髓麻醉后低血压的发生率,另外对术中恶心呕吐、颤抖或口干的发生也未发现有影响。但是,鉴于其可以提高平均心率,在有“高危因素”的患者中可以考虑使用,例如,存在心动过缓症状的患者。
陶强 编译徐子锋 审校
参考文献:
1.Yoon HJ, Cho HJ, Lee IH, Jee YS, Kim SM. Comparison of hemodynamic changes between phenylephrine and combined phenylephrine and gly - copyrrolate groups after spinal anesthesia for cesarean delivery. Korean J Anesthesiol. 2012;62:35–9.
2.Patel SD, Habib AS, Phillips S, Carvalho B, Sultan P. The efect of Glycopyr - rolate on the incidence of hypotension and vasopressor requirement during spinal anesthesia for cesarean delivery: a Meta-analysis. Anesth Analg. 2018;126:552–8.
3.Chamchad D, Horrow JC, Nakhamchik L, Sauter J, Roberts N, Aronzon B, Gerson A, Medved M. Prophylactic glycopyrrolate prevents bradycardia after spinal anesthesia for Cesarean section: a randomized, double-blinded, placebo-controlled prospective trial with heart rate variability correlation. J Clin Anesth. 2011 Aug;23(5):361-6.
4.Ure D, James KS, McNeill M, Booth JV. Glycopyrrolate reduces nausea dur - ing spinal anaesthesia for caesarean section without afecting neonatal outcome. Br J Anaesth. 1999;82:277–9.
5.Quinney NF, Murphy PG. The efect of pretreatment with glycopyrrolate on emetic and hypotensive problems during caesarean section con - ducted under spinal anaesthesia. Int J Obstet Anesth. 1995;4:66–7.
6.Ngan Kee WD, Lee SW, Khaw KS, Ng FF. Haemodynamic efects of gly - copyrrolate pre-treatment before phenylephrine infusion during spinal anaesthesia for caesarean delivery. Int J Obstet Anesth. 2013;22:179–87.
7.Yentis SM, Jenkins CS, Lucas DN, Barnes PK. The efect of prophylactic glycopyrrolate on maternal haemodynamics following spinal anaesthesia for elective caesarean section. Int J Obstet Anesth. 2000;9:156–9.
声明:古麻今醉公众号为舒医汇旗下,古麻今醉公众号所发表内容之知识产权为舒医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
本文转载自其他网站,不代表健康界观点和立场。如有内容和图片的著作权异议,请及时联系我们(邮箱:guikequan@hmkx.cn)
本文来自投稿,不代表长河网立场,转载请注明出处: http://www.changhe99.com/a/XJwQZ1YjdE.html

